
对等待肝移植的患者来说,等待供肝的“排队”过程是十分煎熬的。而就在最近,复旦大学附属中山医院创新肝移植策略:一名超重小伙在这里成功接受了“亲属肝+废弃肝”双供肝肝移植。长达15个小时、三台肝移植手术环环相扣,小伙最终重获新生。这在国际上尚属首次。
“真的太幸运!感谢李姐、感谢我父亲,更感谢中山医院肝移植团队!”5月12日下午是小赵做完肝移植手术出院后第一次来到复旦大学附属中山医院的肝外科门诊随访。就在一个多月前,28岁的他面临死亡威胁。

小赵2013年因“讨厌油腻”而就诊,外院诊断为乙肝肝硬化、脾功能亢进,给予抗病毒治疗。今年1月,随访中发现,他的甲胎蛋白升高,核磁共振提示肝右叶占位(2.5厘米),诊断为原发性肝癌。他来到中山医院肝外科主任周俭教授的门诊。由于小赵伴有严重肝硬化,并有反复的上消化道出血史,周俭建议他进行肝移植治疗。考虑到供体等待时间、费用等因素,小赵及家人选择亲属活体供肝,经检查评估,小赵的父亲符合作为供体的条件。
本以为万事俱备,就等肝移植手术了,一个新难题来了:身高178厘米的小赵体重250斤,属于超重人群,需要的供肝体积要大于常人,即使他的父亲捐献体积较大的右半肝,也不能满足小赵的生理要求。简言之,他需要一个更大的肝。

这时候,小赵的母亲、伯伯叔叔等均表示愿意捐肝,可惜,他们与小赵血型不相容。小赵不得不重新选择等待捐献肝,也就是在我国“人体器官移植等待者预约名单系统”登记,等待供肝分配。
就在等待的过程中,雪上加霜的事发生了:3月7日,小赵再次出现消化道出血,生命危在旦夕!供肝还没有消息,救治已刻不容缓,此时,周俭想到了“双供体”的思路。小赵父亲献出一大半的右叶肝脏还不够,若再有一个小一点的肝脏,不就可以救小赵了吗?可问题也跟着来了:小一点的肝脏,谁能捐呢?
就在此时,患有肝尾叶局灶结节增生的李女士同期就诊于肝外科,周俭发现她的肿瘤样增生结节横跨肝脏的左右尾叶,同时挤压肝左、中、右静脉和门静脉,经评估及讨论,手术需要切除肝脏左叶才能安全地“虎口拔牙”,将增生的结节切除。
在手术团队详细“科普”下,李女士及其家属经慎重考虑后同意将术中产生的“废弃肝”左叶用于小赵的肝移植手术。“这对我并不造成影响,却可以挽救一条生命,我非常愿意。”李女士说。
经周密的讨论筹备,并经医院伦理委员会同意许可,3月18日,3台手术先后在肝外科手术室展开。周俭及其团队首先为李女士进行左半肝切除+肝尾叶增生结节切除术,随后进行小赵父亲的右半肝供体获取术,在两个供肝分别经修整、并确认可用后,小赵的手术开始了。
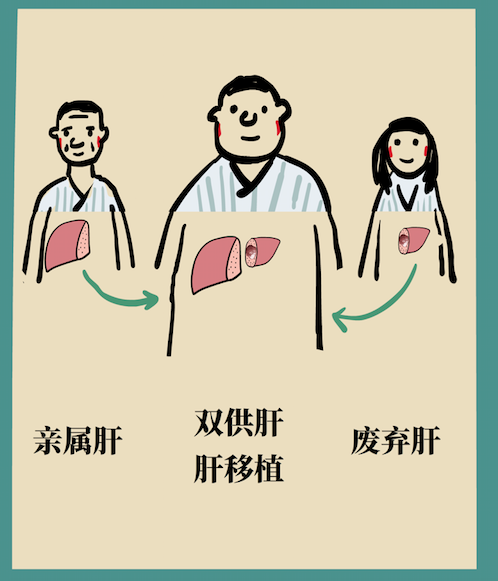
小赵接受了父亲的右半供肝(570克)和李女士废弃的左叶肝(370克),双供肝共重940克,足够满足250斤体重的“胖墩”小赵对供肝的需求。
在长达15个小时的肝移植手术过程中,有许多既往没遇到的难点,手术团队一一克服。“我们检索了文献,中山医院此次完成的‘亲属肝+废弃肝’双供肝肝移植国际上尚未见报道。‘亲属肝’联合‘废弃肝’作为供体能保证受体获得充分供肝,大幅提高活体供肝肝移植受体的安全性,对废弃肝捐献者也不会增加额外费用和手术风险。”周俭介绍,李女士术后六天就顺利出院,小赵父亲也很快恢复并顺利出院。

中山医院院长、中国科学院院士樊嘉表示,由于我国移植供体严重短缺,每年有大量病人因无法得到供体而失去生命,利用“废弃肝脏”作为供体实施肝移植术,开辟了新的肝脏供体来源,有望造福更多终末期肝病患者。
作者:唐闻佳
编辑:施薇
图片:中山医院提供
*文汇独家稿件,转载请注明出处。





