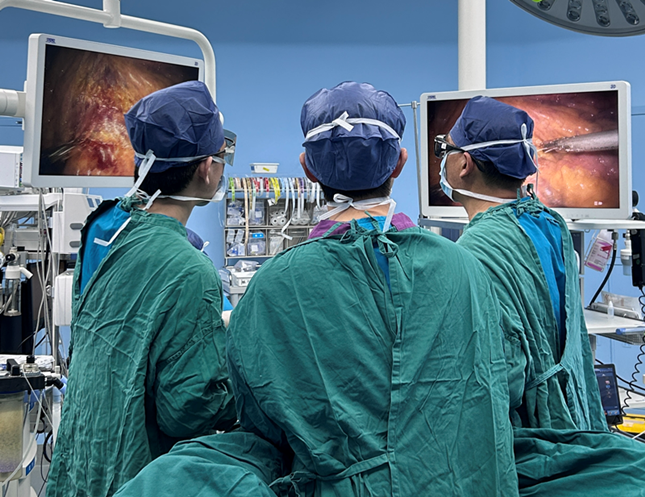
近日,浙江大学医学院附属第一医院成功开展全球首例3D腹腔镜辅助活体部分小肠移植手术。在专家团队娴熟的3D腹腔镜手术技术应用下,一名29岁、刚生完二胎不满4个月的年轻母亲,将1.8米小肠共享给她生命垂危的两岁女儿,如今母女出院在即。
妮妮(化名)来自河南。2022年5月17日,1岁5个月的她在午觉后突发剧烈腹痛,被紧急送往当地儿童医院。次日,在上级医院开腹探查后被确诊为“急性肠坏死”,医生紧急为她切除了大部分小肠,剩余小肠不足1米。
20多天过去,妮妮的病情没有好转,一直高烧、拉血便。“再次打开肚子,医生说,女儿可能没救了!”回忆当初,妮妮妈仍泪流不止,妮妮剩下的小肠也没能保住、大面积坏死,手术台上的医生都连连摇头。然而,妮妮还是坚强地活了下来,但剩余的小肠仅剩不到30cm。
失去了吸收营养的小肠,妮妮每天至少要静脉注射1000毫升营养液勉强维持生命,她骨瘦如柴,医生向一家人传递了更残酷的现实——用营养液维持生命,最终,各器官功能会慢慢衰竭,撑不了多久。
已经怀上二胎的妮妮妈妈遍查资料,今年初,几经辗转找到浙大一院小肠移植中心。自2019年10月浙大一院小肠移植中心成立以来,在浙大一院党委书记梁廷波教授和中心主任吴国生教授带领下,成功实施了一系列复杂疑难小肠移植手术,手术例数已超过百台。
经过周密多学科联合会诊,确诊妮妮是因急性肠扭转引发的“短肠综合征”,每百万人口约有2~5例的发病率,小肠移植是重要的治疗选项。吴国生教授指出,小肠移植是解决不可逆性肠功能衰竭的有效方法,亲属捐献活体小肠移植较社会捐献小肠移植具有组织相容性好、缺血时间短、最佳手术时机选择等优势。
经过检查,妈妈与妮妮的血型相吻合,即便刚生完二胎、尚在哺乳,她毫不犹豫断奶、要捐出自己的一段小肠来救女儿。6月6日,吴国生教授团队成功采用3D腹腔镜技术,从妮妮母亲体内获取了1.8米小肠移植给妮妮。“供体捐出的小肠和受体残余回肠吻合的非常好,手术很成功!”吴国生教授介绍,3D腹腔镜的供肠获取,可更清晰地显示供肠血管的三维视角,具有手术精度高、切口小、出血少等优势。该技术开辟了一条新的途径,有望成为活体小肠移植供者小肠获取的标准术式。
如今,妮妮已经转入普通病房,不久将康复出院。浙大一院党委书记梁廷波说,作为国内首屈一指的大器官移植中心,浙大一院不断“挑战高精尖、完成别人不能完成的手术”,浙一人将始终瞄准国际前沿,聚焦医学领域关键核心技术和“卡脖子”难题,打造卫生健康领域“国之重器”。
作者:刘海波 王蕊 江晨
编辑:付鑫鑫
责任编辑:蒋萍
*文汇独家稿件,转载请注明出处。





