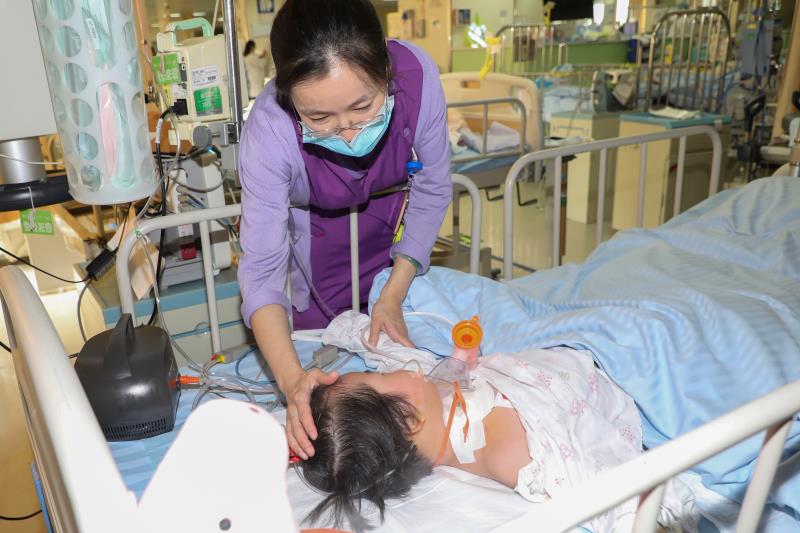
婴幼儿喉气道狭窄这一疾病往往使患儿产生极重度的呼吸困难,不及时的处理很容易窒息死亡。
日前,国家儿童医学中心、复旦大学附属儿科医院收治了一名多次转诊的喉室及声门区重度狭窄患儿加加,其先后在昆明及杭州的医院进行了七次手术后,喉狭窄程度始终没有得到缓解。
复旦大学附属儿科医院耳鼻咽喉头颈外科主任、上海市儿童听力障碍诊治中心主任许政敏教授在了解患儿情况后,带领团队讨论制定缜密的手术方案,成功完成国内首例年幼儿童喉室及声门区重度狭窄内镜下T型管支架植入手术。
据许政敏教授介绍,对于年幼儿童声门上(喉室)及声门区重度狭窄手术治疗至今在国内外都是个难题,国外常规放置喉膜,但仍维持气管造口,国内传统做法是保留相当长的时间行气管造口来维持生命,这次手术是国内首次将喉部球囊扩展+内镜下T管支架植入用以治疗年幼的喉室及声门区重度狭窄儿童,此技术以往在临床上均为成人应用,因为小孩气道腔比成人更小,手术风险更大。目前患儿恢复良好,顺利出院,这一手术的成功为部分喉气道重度狭窄的年幼儿童提供了新的治疗方法,令其摆脱长期气管切开带来的风险及烦恼。
喉室及声门区重度狭窄,手术治疗难度大
最近,儿科医院耳鼻咽喉头颈外科收治了一位外院转诊过来的4岁小女孩加加,患儿气管切开并带着气管套管。据了解,加加在1岁时出现了声音嘶哑,2016年4月于昆明当地医院诊断为喉乳头状瘤后行2次手术,后转诊至杭州进行5次手术,尽管喉乳头状瘤治愈了,但出现了严重的喉狭窄并发症,不得不在杭州医院行气管切开造口术来维持呼吸道畅通,及时进行了2次喉气道扩张术,但喉狭窄程度始终没有得到缓解。
家属经杭州医院医生介绍慕名儿科医院耳鼻咽喉头颈外科就诊,许政敏教授在全麻下保留自主呼吸行气管硬件检查评估时发现患儿的喉气道狭窄部位主要是在喉室及声门区,狭窄程度非常严重,达到重度。“这是一个非常难手术治疗的部位,特别是对于婴幼儿,因为婴幼儿气道腔小,手术风险更大。” 许政敏教授分析道。
内镜评估后,许政敏教授、倪祎华主治医师等医生团队为患儿制定了针对声门下气道狭窄常用的手术治疗方案,即尝试为患儿进行喉部狭窄瘢痕切除及喉球囊扩张术并留置气管插管作为喉支架保留3周,但术后发现喉狭窄程度仍未缓解,无法拔除气管切开造口置管,这可能与喉支架保留时间过短有关。
国内首例内镜下T型管支架植入年幼儿童喉气道手术成功
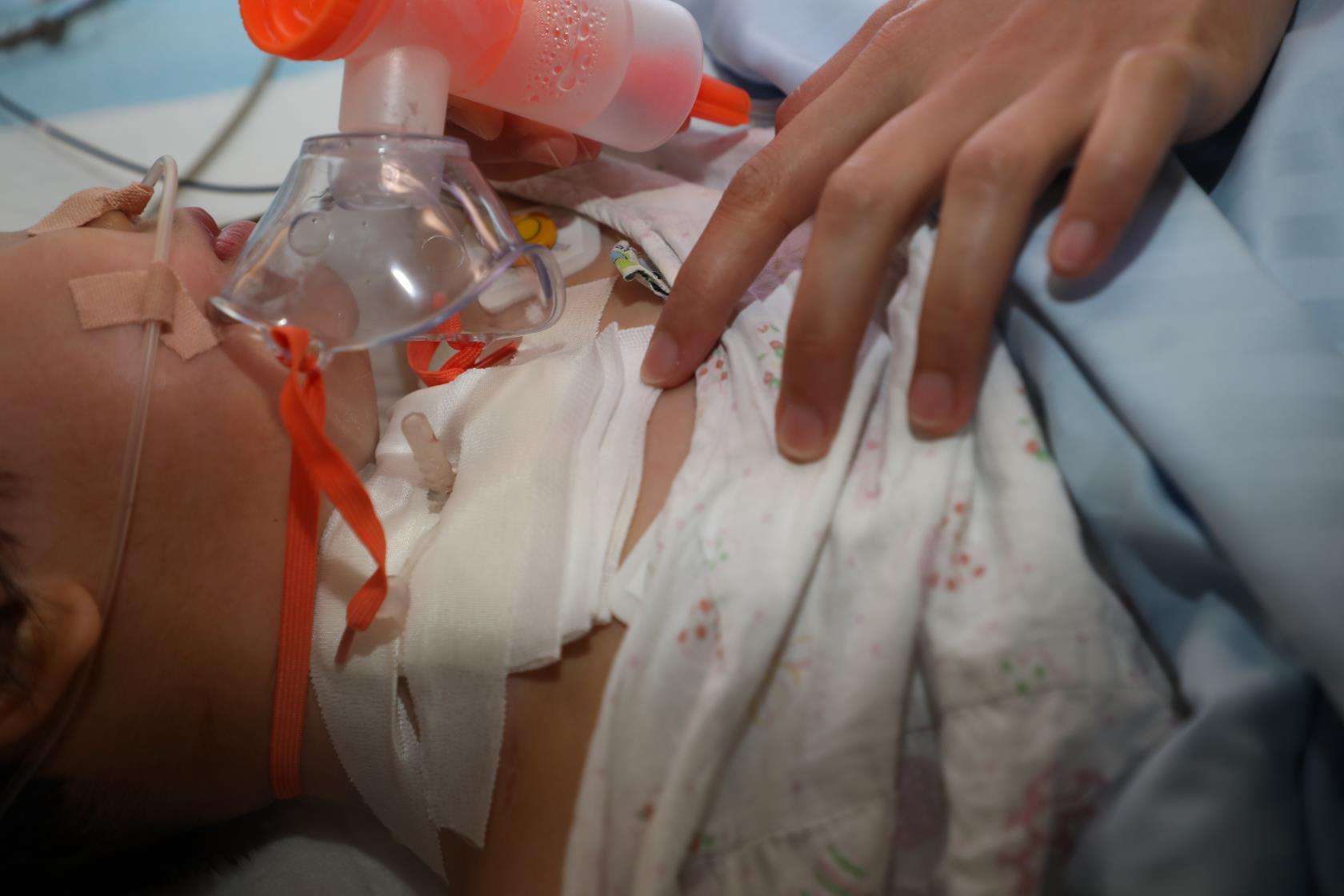
由此,许政敏主任、倪祎华主治医师等医生团队再次为患儿制定了新的治疗方案——喉部球囊扩展+内镜下T管支架植入,其T管支架可保留气道腔内半年左右,使气道腔内完全上皮化,拔除后不易再次狭窄。但此技术在临床上均为成人应用,国内在年幼儿童尚未开展。“婴幼儿放置T型管支架难度大,需在内镜下完成,年幼儿童气道腔很小,很难放置适当的位置,大大提高了手术风险。”许政敏教授表示。
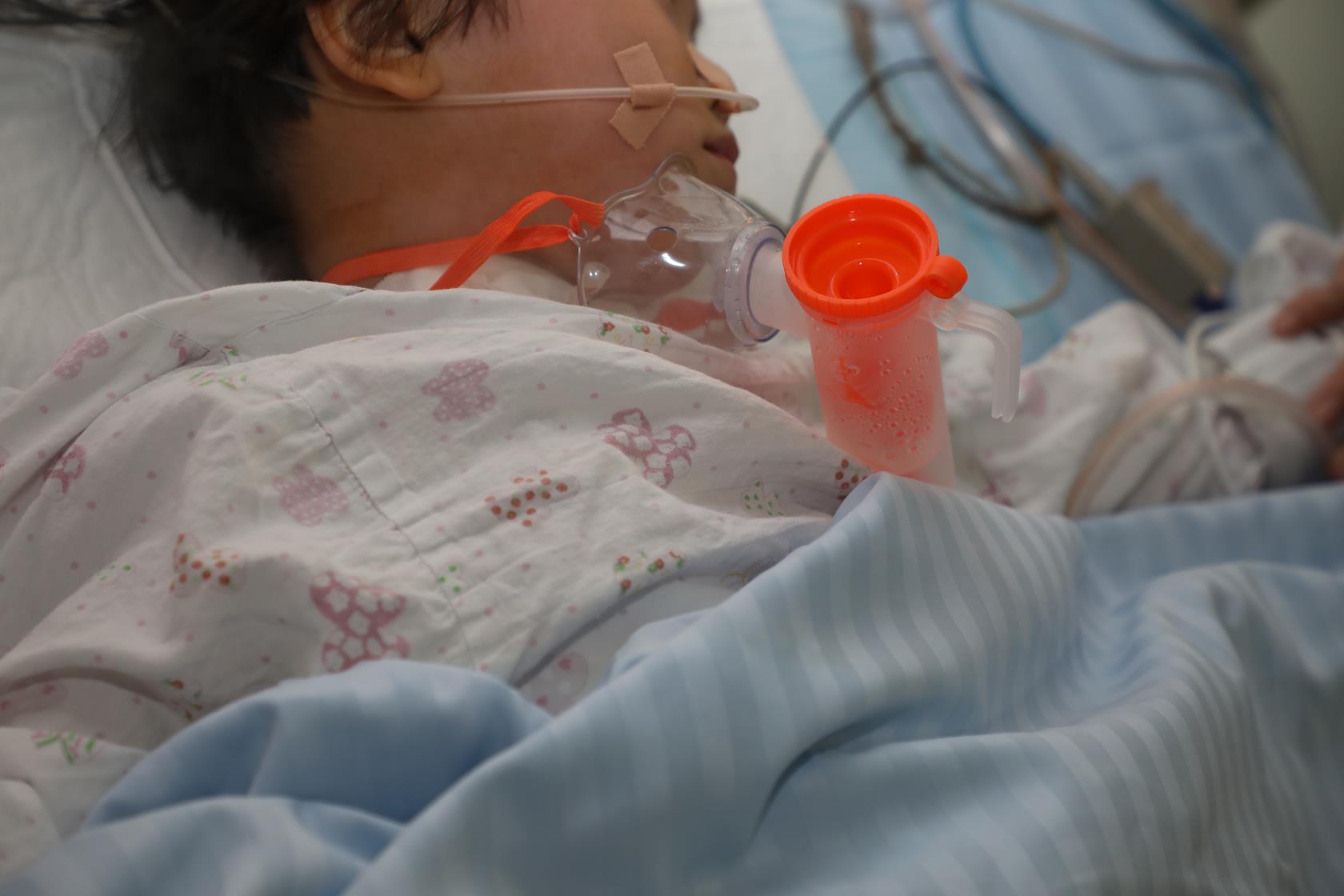
尽管难度大,许政敏教授仍准备做一次尝试,4月底,在麻醉科医生密切配合下成功的在内镜下将T型管支架置于患儿喉室及声门区狭窄球囊扩展部位,经过3个多小时的奋战,手术顺利完成。手术后3天,加加便转出重症监护病房,恢复良好,并能适当的进半流质,没有呛咳。手术后6天,加加顺利出院,出院之后加加将定期随访及进行评估,预计术后半年可将T型管拔除,如果喉气道畅通,加加便可像正常孩子般自由呼吸了。
据许政敏教授介绍,喉气道狭窄包括声门上(喉室)、声门区,以及声门下,其发病原因有先天性发育异常、后天外伤以及肿瘤手术后产生的并发症。传统的解决方法气管切开造口术,保持呼吸畅通,维持生命,待长大后至7-8岁再做喉气道成形重建术,主要是针对声门下气道狭窄的处理。但是,患儿长期气管切开带来许多弊病,如家属每时每刻气道内吸痰,容易引起反复肺炎,及痰阻塞气道窒息等。
近几年来,儿科医院耳鼻咽喉头颈外科团队开展了较多内镜下喉气道狭窄甚至闭锁早期手术处理的方法,主要是针对声门下气道狭窄,其技术包括球囊扩张术、等离子和动力系统削除术、以及甲状软骨支架移植喉气管成形术等新技术,已完成了200多例,气管切开拔管的成功能率达到96%。但是对于年幼儿童声门上(喉室)及声门区重度狭窄手术治疗国内外都是个难点,国外常规放置喉膜,但仍维持气管造口,国内只能够保留相当长的时间行气管造口来维持生命。
此内镜下T型管支架植入年幼儿童喉气道为国内首例,此手术成功及预后的良好,可为部分喉气道重度狭窄的年幼儿童提供新的治疗方法,可以摆脱长期气管切开带来的风险及烦恼。
作者:记者陈青 通讯员罗燕倩
编辑:金婉霞
责任编辑:顾军
*文汇独家稿件,转载请注明出处。





